「脳腫瘍の治療ってどんなことする?」本人・家族のための優しい解説

頭の中がいっぱいになっていませんか?
大丈夫です。まず、深呼吸しましょう。
この記事では、治療のことをできるだけやさしく、わかりやすくお伝えします。
- 脳腫瘍の治療には、どんな方法があるの?
- 手術って怖い。体はどうなるの?
- 放射線・薬の治療は、どんな感じ?
- 治療中・治療後の生活はどう変わる?
🗺️ まず全体像を知りましょう — 治療の3つの柱
脳腫瘍の治療は、大きく①手術・②放射線・③お薬(化学療法)の3つです。この3つを組み合わせながら治療を進めていきます。
どの方法をどう組み合わせるかは、腫瘍の種類・大きさ・場所・悪性度によって変わります。「あの人と同じ治療じゃない」ということもありますが、それはあなたに合った治療を選んでいるから。焦らずに、担当医の説明を一つひとつ確認していきましょう。
「なんでこんなことになったんだろう」「自分のせいかな」と思う方もいます。でも、脳腫瘍は生活習慣や性格とは関係なく発症します。あなたのせいではありません。
🔪 ①手術 — 腫瘍を取り除く治療
手術は、脳腫瘍治療の最初のステップであることがほとんどです。腫瘍をできる限り取り除くことで、症状の改善や、その後の放射線・お薬の治療効果を高める働きがあります。
また、取り出した腫瘍の組織を調べること(病理診断)で、「どんな種類の腫瘍か」「悪性度はどのくらいか」がわかります。これが、その後の治療方針を決める大切な情報になります。
🤔 「全部取り除けないのですか?」と思ったら
脳の腫瘍は、言語・運動・記憶に関わる大切な神経の近くにあることも多く、「機能を守りながら取れる分だけ取る」という考え方が基本です。全摘が難しくても、それは丁寧に治療している証拠。残った腫瘍は放射線やお薬でカバーします。
開頭術(かいとうじゅつ)
頭蓋骨の一部を一時的に外して腫瘍にアプローチする方法。最も多く行われる手術です。言語野や運動野の近くにある腫瘍では、術中に患者さんと話しながら行う「覚醒下手術」という方法もあります。
神経内視鏡手術
小さな穴からカメラと器具を入れる、体への負担が少ない方法。鼻から入れる手術(下垂体腫瘍など)もこの方法です。
生検(バイオプシー)
腫瘍の一部だけを取って調べる方法。深い場所にある腫瘍や、まず診断を確定させたいときに行います。
手術後に、手足のしびれや言葉が出にくくなるなどの症状が一時的に現れることがあります。多くの場合は時間とともに回復しますし、リハビリで改善することもあります。「悪くなった」と焦らず、医療スタッフに気になることを伝えてください。
☢️ ②放射線治療 — 目に見えない光で腫瘍と戦う
放射線治療は、高エネルギーの放射線を腫瘍に当てて、がん細胞のDNA(設計図)を傷つけ、増えられなくする治療です。手術で取りきれなかった部分に対して行うことが多いです。
体を切らずに治療できるのが大きな特徴で、毎日少しずつ(1回2分〜数十分)照射することが多いです。一般的な悪性脳腫瘍では、週5日・6週間のスケジュールで行われます。
💡 「ガンマナイフ」ってどんな治療?
「ガンマナイフ」という名前を聞いたことがある方もいると思います。これはメスを使わない、ピンポイント放射線治療のことです。約200本の放射線を一点に集中させ、腫瘍だけを精密に照射します。入院は1〜3泊程度と短く、翌日から日常生活に戻れることも多い治療法です。転移性脳腫瘍や良性腫瘍に多く使われます。
📐 ピンポイント放射線治療の2つのタイプ
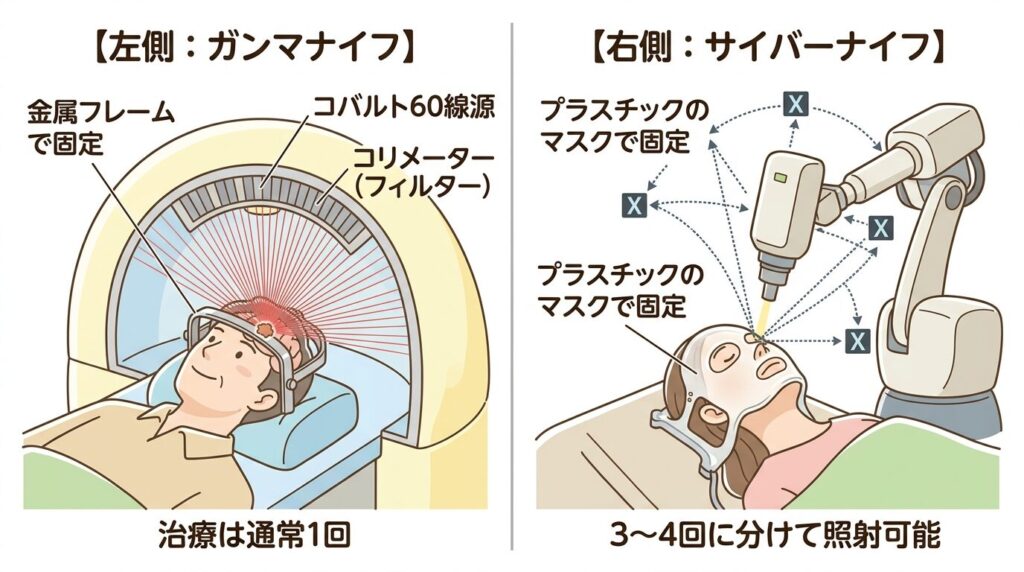
左:ガンマナイフ(金属フレームで固定・通常1回照射)/右:サイバーナイフ(プラスチックマスクで固定・3〜4回に分けて照射可能)
治療中は疲れやすさ・頭皮の脱毛・吐き気などが出ることがあります。これらは治療が終われば多くは回復します。一時的に症状が悪化したように感じることもありますが、これは腫瘍周囲の浮腫(むくみ)による一過性の反応であることも。主治医や看護師に「今こういう状態です」と率直に伝えてください。
💊 ③お薬による治療(化学療法)
脳腫瘍で最もよく使われるお薬は、テモゾロミド(テモダール®)です。これは飲み薬で、腫瘍細胞が増えるのを邪魔する仕組みを持っています。点滴ではなくカプセルを口から飲むだけなので、外来(通院)で続けることができます。
📅 テモゾロミドの飲み方(簡単なイメージ)
| 時期 | 飲み方のイメージ |
|---|---|
| 放射線と同時 | 放射線に合わせて毎日飲む(約6週間) |
| しばらく休む | 4週間お休み |
| 維持療法 | 「5日飲んで・23日休む」を1セットとして繰り返す |
※実際のスケジュールは担当医の指示に従ってください。
テモゾロミドの副作用として、吐き気・疲れ・白血球の減少などが起こることがあります。でも、副作用を和らげるお薬(吐き気止めなど)も一緒に処方されます。「こんな症状が出た」と感じたら、我慢せずにすぐ医療チームに伝えてください。副作用の管理も治療の一部です。
⚡ 電場療法(TTFields)という新しい選択肢
頭皮に電極パッドを貼り、腫瘍細胞の分裂を電気的に妨げる治療法です。薬ではなく電気を使うので、薬の副作用がない点が特徴。初発の膠芽腫(グリオーマグレード4)に保険が適用されています。ご自身の治療に使えるかどうかは担当医に確認してみてください。
📐 腫瘍治療電場(TTFields)療法の仕組み
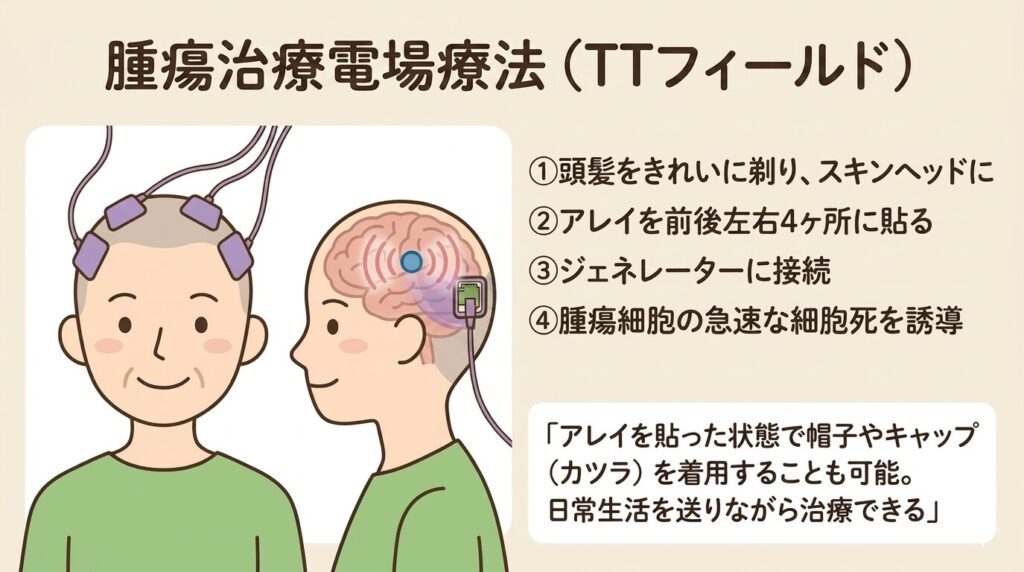
①頭髪を剃りスキンヘッドに ②アレイを前後左右4ヶ所に貼る ③ジェネレーターに接続 ④腫瘍細胞の急速な細胞死を誘導/装着のまま帽子・キャップを着用可能で日常生活を続けながら治療できる
治療を受ける前の私へ
グリオーマグレード3と診断されて、「手術・放射線・テモゾロミド」という治療計画を聞いたとき、知識はあったけど、実際の流れはどうなるの?と不安でした。
PTとして医療に関わってきたのに、いざ自分が患者になると、どうしたらいいかわからなかった。それが正直なところです。
だから、この記事を読んでいるあなたも、「よくわからない」「全部理解できなかった」で全然OK。治療は、一度で全部わからなくていい。次の診察でまた聞けばいい。あなたのペースで、少しずつ知っていけばいいんです。
🫂 ご家族・大切な人へ — そばにいるあなたへ
ご家族として、「何をしてあげればいいかわからない」と感じている方も多いと思います。それはとても自然な気持ちです。
「そばにいる」だけで、大きな力になります
無理に明るく振る舞わなくていいです。話を聞いてあげるだけ、そこにいるだけで、患者さんの心はずっと楽になります。
診察に一緒に行って、メモを取る
告知直後は頭が真っ白になり、先生の話を覚えていられないことがほとんどです。ご家族が代わりにメモを取ったり、録音(事前に許可を取って)したりするだけでとても助かります。
ご家族自身も無理をしないで
「私がしっかりしなきゃ」と気持ちを押し殺してしまう方も多いですが、ご家族も不安で当然です。がん相談支援センターはご家族も無料で利用できます。一人で抱え込まないでください。
❓ よくある質問(FAQ)
3つの治療は、必ず全部やるのですか?
いいえ、必ずではありません。腫瘍の種類・場所・悪性度・本人の体力によって組み合わせは変わります。良性腫瘍では手術だけで終わることもあれば、悪性度の高いものでは3つすべてを行うこともあります。担当医があなたに最適な計画を提案してくれます。
セカンドオピニオンは取ってもいいですか?
はい、セカンドオピニオンは患者の権利です。担当医に「他の意見も聞いてみたい」と伝えることに遠慮はいりません。多くの病院は紹介状や画像データを快く提供してくれます。納得して治療を受けることが大切です。
治療中に仕事は続けられますか?
体調や治療内容によりますが、放射線・テモゾロミドは外来で続けられるため、休職せずに通院しながら働く方もいます。ただし疲労や副作用の影響もあるため、職場と相談して時短勤務・在宅勤務などの調整を。傷病手当金などの制度も使えます。
治療中、運動や外出はしていいですか?
体調が許す範囲なら適度な運動・外出はむしろ推奨です。気分転換になり、筋力低下も防げます。ただし手術直後・放射線中・白血球が下がっている時期は感染リスクがあるため、担当医・PTに相談しながら活動レベルを決めましょう。
治療費が心配です。どうしたらいい?
病院の医療ソーシャルワーカー(MSW)に早めに相談を。高額療養費制度・自立支援医療・付加給付金・傷病手当金など、使える制度がたくさんあります。MSWは無料で全制度を整理してくれます。
📝 まとめ
この記事のポイント
- 脳腫瘍の治療は「手術・放射線・お薬」の3つの柱を組み合わせて進める
- 手術では「機能を守りながら取れる分だけ取る」のが基本。全摘でなくても大丈夫
- 放射線・テモゾロミドは外来で続けられる治療。副作用は和らげる薬と並行できる
- 治療中の不安・副作用は我慢せず医療チームに伝えること。それも治療の一部
- ご家族は「そばにいる」「メモを取る」「自分も無理しない」の3つで十分大きな支え
- お金の心配はMSW(医療ソーシャルワーカー)に早めに相談を
治療は一度で全部理解しなくていい。次の診察でまた聞けばいい。ZUNも同じ道を歩いてきました。あなたのペースで、少しずつ。
📖 参考文献
- 日本脳腫瘍学会・日本脳神経外科学会. 「脳腫瘍診療ガイドライン 成人脳腫瘍編 2024年版」. 金原出版. 2024年. https://www.kanehara-shuppan.co.jp/
- 国立がん研究センター がん情報サービス. 「神経膠腫(グリオーマ)の治療」. https://ganjoho.jp/public/cancer/glioma/treatment.html
- 国立がん研究センター がん情報サービス. 「家族ががんになったとき」. https://ganjoho.jp/public/support/family/fam/index.html
- 国立がん研究センター がん情報サービス. 「心のケア」. https://ganjoho.jp/public/support/mental_care/index.html
- 国立がん研究センター がん情報サービス. 「緩和ケア」. https://ganjoho.jp/public/dia_tre/treatment/relaxation/index.html
- Stupp R, et al. “Radiotherapy plus concomitant and adjuvant temozolomide for glioblastoma.” N Engl J Med. 2005;352(10):987-996. PubMed: 15758009
- 国立循環器病研究センター. 「ガンマナイフ外来」. https://www.ncvc.go.jp/hospital/section/gammaknife/
- 日本サイコオンコロジー学会. 「がん患者さんとご家族のこころのサポート」. https://support.jpos-society.org/manual/
- 国立がん研究センター. 「がん相談支援センターで相談できること」. https://ganjoho.jp/public/institution/consultation/cisc/content.html
- 小川朝生(国立がん研究センター東病院 精神腫瘍科). 家族へのアドバイス. https://cccc-sc.jp/kanwa/dekirukoto.html


















